診療科・部門について
世界中で、肥満による健康被害が社会問題となっています。肥満関連疾患である糖尿病や心臓病・脳卒中などにより、平均余命が短縮することが分かっており、肥満は重大な「疾病」とみなされています。肥満大国アメリカでは、成人の3分の1 以上が肥満であり、そのうち500 万人以上が病的肥満の状態と言われています。
この傾向は日本も例外ではなく、食生活の欧米化などにより肥満患者は増え続けています。欧米人に比べるとその数や程度は低いとはいっても、人口の約4分の1が肥満、そのうち病的肥満患者は人口の約0.5%、すなわち約60万人以上いると言われており、今後大きな問題となっていくと思われます。
肥満関連疾患には、以下のようなものがあります。
日本人は内臓脂肪優位の肥満が多く、低い肥満度でも関連疾患を引き起こしやすいと言われています。特に糖尿病は、罹患者数は世界でもトップ10に入り、予備軍も含めると2000万人以上いると言われています。
肥満はまずは内科治療が原則ですが、病的肥満の方は、長期にわたるコントロールが困難で、9割以上がリバウンドすると言われています。このような内科治療抵抗性の肥満に対して、外科治療(肥満手術)の有効性が示されています。海外の報告では、肥満手術は、内科治療と比べて著明に減量でき、かつ長期にわたってその効果が持続出来ることが証明されています。また、長期にわたる十分な減量によって、糖尿病などの肥満関連合併症が、高率に改善(場合によっては治癒)することが分かっています。
肥満手術は、世界中で年間数十万件も行われている定着した治療です。日本ではまだ一部の施設でのみ行われているという状況ですが、年間700件と徐々に増加してきました。
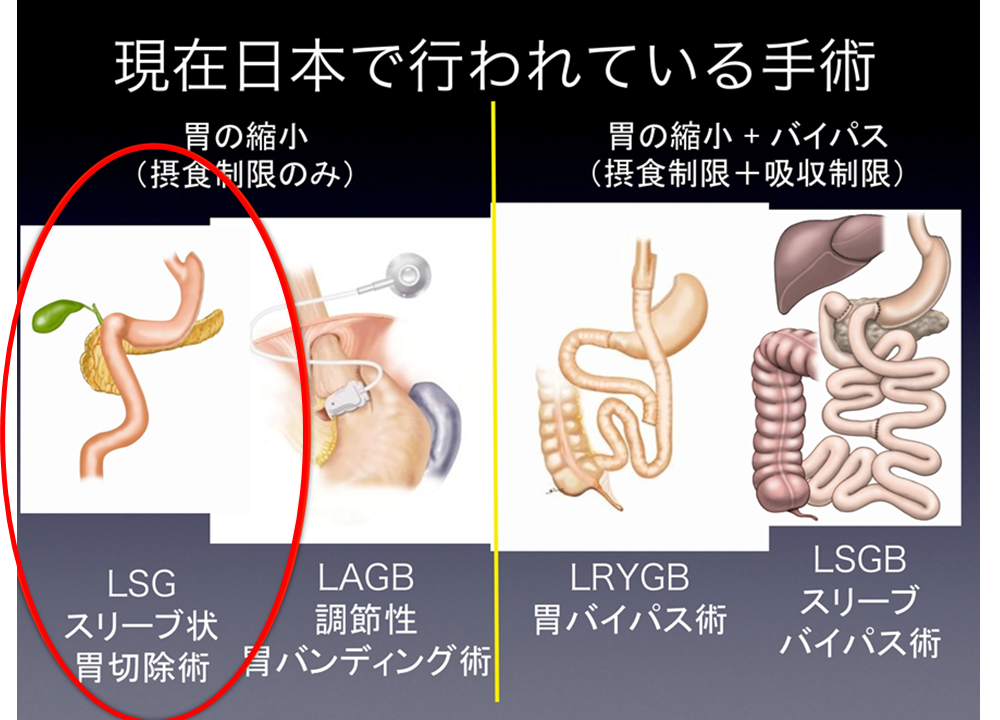
現在日本で行われている肥満手術には、主に4種類の術式があります。当院では、唯一保険で認められている、腹腔鏡下スリーブ状胃切除術を導入致しました。患者さんによっては、バイパス術などの他の術式が勧められる場合もありますが、まずはご相談下さい。
保険診療による腹腔鏡下スリーブ状胃切除術の適応は、下記の①-③です。
胃の大半を切り取り、胃をバナナ1本くらいの大きさにする手術です。小さな胃で食事摂取量を制限し、少量の食事で満腹感を得られます。また、食欲増進ホルモンのグレリンの分泌を抑えるため、食欲自体のコントロールもできます。比較的新しい手術のため、長期成績が出ていませんが、短期成績では良好な効果が得られています。
手術はお腹を大きく切開する開腹手術ではなく、腹腔鏡を用いて行います。腹腔鏡手術は開腹手術に比べ、創が小さく、リスクが低いことが分かっています。お腹に5mm〜15mmの小さな穴を5か所あけ、お腹に挿入したカメラ画像をモニターで見ながら行います。
日本では唯一保険で認められており、90%以上がこの術式です。世界でも急増しており、主流の術式となりました。
肥満手術は、肥満という特殊環境下に腹腔鏡を用いて行うため、特殊な技術を要します。当院で手術を担当する外科医(外科 橋本)は、肥満外科の国内最多の症例数を有する施設で220例以上の手術を経験、その後、福岡市の九州医療センターにて、約60例の執刀経験を持っています。
肥満患者さんは、様々な関連疾患を有するハイリスクな方が多いため、術前・術後を通じて、様々な診療科の介入が必要となります。また、手術の成果を確実にするため、食事療法や運動療法などのフォローが極めて重要です。
このため当院は、各診療科の医師(外科、消化器内科、内分泌・代謝内科、麻酔科、循環器内科、呼吸器内科、精神科など)・看護師(手術室・病棟)・管理栄養士・理学療法士・ソーシャルワーカーなど、多職種で構成した専門チームを結成し、術前・手術・術後にわたって継続的に支援し、患者さん中心の医療を実現します。
肥満外科治療は、①初診、②各科診察、③内分泌・代謝内科入院、④術前減量、⑤術前検査、⑥外科入院・手術、⑦術後フォロー、の各ステップに分けられます。
次のステップに進むかどうかは、検査結果や病状などを、肥満外科チームのカンファレンスで検討し、判断します。従って、手術までにかかる時間や、最終的に手術をお受けするかどうかは、患者さんによって異なります。
ご希望の方は、まず初診予約のためお電話にてご連絡ください。
責任者;外科 橋本 健吉
広島赤十字・原爆病院 総合相談支援センター
TEL 082-241-3111(代表) 8:30-16:00 月−金曜日(祭日を除く)
お気軽にご相談ください。
注意
1. 受診の際は、内科・精神科など全てのかかりつけの先生からの紹介状が必要となりますので、忘れないようにしてください。
2. 手術には、睡眠時無呼吸症候群(SAS)の検査、および場合によっては治療が必須となります。当院でも可能ですが、入院予約など時間がかかることが予想されます。お急ぎの方は、他院での検査・治療をお薦めします。